病院で診察を受けた後、処方箋を受け取って「近くの薬局でお薬をもらってください」と言われた経験は、多くの方にあるでしょう。かつては病院の窓口で直接薬を受け取るのが当たり前でした。わざわざ外の薬局へ行く必要があるのでしょうか?
この仕組みを「医薬分業(いやくぶんぎょう)」と言います。薬剤師として日々患者さんと接する立場から、この制度のメリットとデメリット、そして「本当に患者さんのためになっているのか」という率直な視点を含めて解説します。
医薬分業とは何か?
医薬分業とは、「医師が処方箋を発行し、薬局の薬剤師がその処方箋に基づいて調剤を行う」ことで、医師と薬剤師がそれぞれの専門性を発揮して医療の質向上を図る仕組みです。
簡単に言えば、「薬を処方する役割(医師)」と「薬を調剤・説明する役割(薬剤師)」を分けることで、2つの専門家がそれぞれの視点から薬の安全性をチェックできる体制をつくるというものです。
日本の医薬分業の歴史
実は日本でこの制度が本格的に広がったのは、ここ30年ほどのことです。
- 1974年: 「分業元年」と呼ばれますが、当時の医薬分業率は1%にも届きませんでした
- 2003年: 初めて全国の医薬分業率が50%を突破することとなりました
- 2023年度: 医薬分業率が80.3%に達し、初めて8割を超えを果たします
- 2024年度: さらに上昇し82.1%と過去最高を更新しています
半世紀前にほぼゼロだった制度が、いまや日本の医療の「当たり前」になってるという見方ができるのではないでしょうか。
医薬分業の4つのメリット
1. 薬の「ダブルチェック」で安全性が上がる
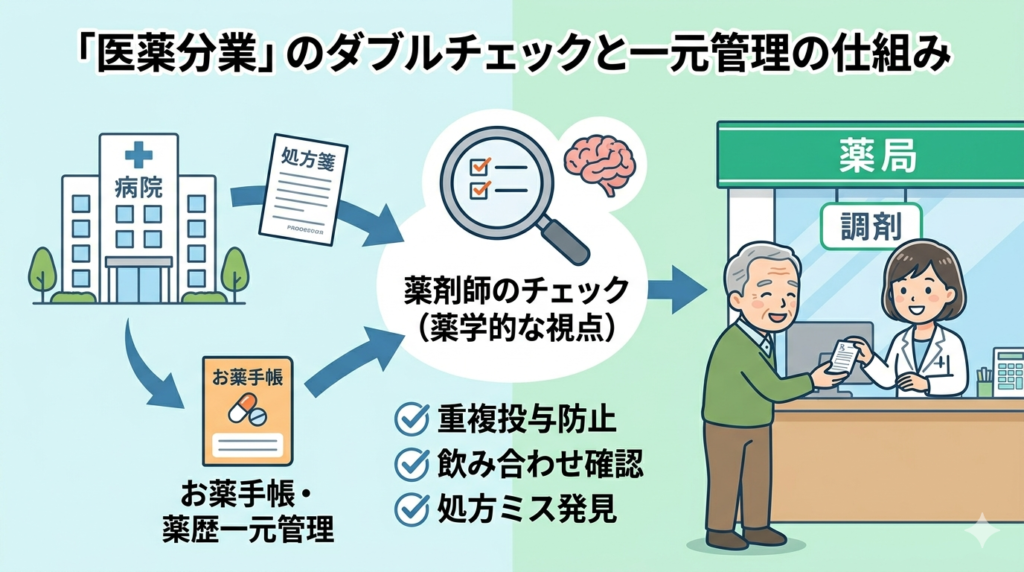
医師が処方した内容を、薬剤師が薬学的な観点から独立してチェックします。
複数の医療機関や診療科にかかっている患者さんの場合、別々のタイミングで薬が処方されることがあります。院内処方ではチェックはされますが、仕組み上は「飲み合わせ(相互作用)」や「重複投与」に気づきにくい面があります。一方、複数の医療機関から処方された薬をもらうのを一つの薬局、つまり「かかりつけ薬局」に一元化すれば、薬剤師がすべての処方を確認し問題を発見しやすくなります。
お薬手帳や最近ではマイナ保険証の普及も始まったため、それらを活用することで以前よりも複数の医療機関による処方内容の透明化が進んでいますが、一つの薬局に集約することがより確実性があると言えるでしょう。
2. 薬剤師による服薬指導を十分に受けられる
病院の窓口で薬を受け取る場合、混雑していると説明が簡素になる可能性があります。薬局では服薬の方法・副作用の注意点・生活上の注意などを時間をかけて説明を受けられます。薬局では服薬指導の内容が記録され、継続的な管理が制度的に求められているため、説明時などのやりとりについては記録され、次回以降の説明に活かされます。
3. 「お薬手帳」で薬の履歴を一元管理できる
薬局でお薬手帳を活用することで、複数の医療機関で処方された薬をすべて記録、管理できます。救急搬送時や旅行先での急病など、普段の主治医が不在の状況でも、薬の情報をすぐに共有できます。
4. 病院薬剤師が入院患者に対する業務に集中できる
これは外来で薬を受け取る際の直接的なメリットではないですが、外来調剤業務を保険薬局が担うことにより、結果として病院薬剤師に求められる入院患者に対する業務に注力しやすくなります。
医薬分業の4つのデメリット(正直に書きます)
薬剤師として、制度の問題点も正直にお伝えしたいと思います。
1. 患者さんの「手間と時間」が増える
病院で診察を終えた後、体調が優れない状態でさらに薬局まで移動しなければなりません。「具合が悪いのに二度手間」という声は、よく聞かれます。
2. 患者負担(お金)が増える場合がある
院外処方には「調剤基本料」「調剤技術料」などの報酬が加算されます。一般的に院内処方より保険点数の合計が高くなるため、患者さんの自己負担額が増えるケースがあります。
3. 「門前薬局」問題
医薬分業の目的の一つに患者さんが「かかりつけ薬局」を1か所に決め、すべての薬を一元管理してもらうことにあります。ところが実態は、病院のすぐ前に立地する「門前薬局」が乱立し、患者さんは受診した病院ごとに異なる薬局へ行くパターンも少なくありません。
これは昨今の医薬品流通不良で、より拍車がかかったようにも感じます。
その結果、複数処方をチェックするというメリットが活かしづらくなるだけでなく、何か相談事が生じた際により適切なアドバイスを受けづらくなる可能性があります。
4. 情報連携不足によるリスク
紙による処方箋の場合、処方箋に記載された情報を薬局にあるパソコンなどに転記します。その過程では大半の場合で人による作業が発生するため、理論上は転記ミス(ヒューマンエラー)が生じる可能性があります。
また、処方を行った医療機関ではどのような疾患に対して処方したものなのかがカルテからわかりますが、薬局に持ち込む処方箋だけでは全ての情報はわからないのです。薬を安全に使用するための情報を得るために症状や診察室でのやりとりの内容などの確認をご本人(やご家族)に行なっていく必要があります。
これらの問題は今後の電子処方箋の普及や医療DX化が進むことにより改善されていくことが期待されます。
「かかりつけ薬局」をどう選べばよいか?
制度の趣旨を最大限活かすには、特定の1つの薬局をかかりつけとして固定することが重要です。選ぶ際のポイントを3点挙げます。
① 複数の病院の処方箋を受け付けているか
どの医療機関の処方箋でも受け取れる「保険薬局」であれば全国どこでも対応可能ですが、実際にその薬局が複数の診療科の薬をまとめて管理してくれるか、事前に確認しておくと安心です。可能であれば自宅周辺であると相談時のアクセスはしやすいかもしれません。
② お薬手帳をしっかり活用しているか
お薬手帳の確認を積極的に行い、飲み合わせや重複投与をチェックしてくれる薬局を選びましょう。
③ 相談しやすい環境があるか
プライバシーが守られた相談スペースがあり、薬剤師に気軽に話せるかどうかも大切なポイントです。
④ 薬剤師の専門性
これはプラスアルファの要素となるかもしれません。薬剤師は薬剤師免許取得後も研鑽を重ねます。その中で特定の領域に専門性を高めたり、全体の領域の研鑽を進めた薬剤師は『認定薬剤師』や『専門薬剤師』という資格を有することになります。そのような薬剤師に出会えれば、より質の高いフォローを受けられる可能性が高まります。
これからの医薬分業:電子処方箋と医療DX
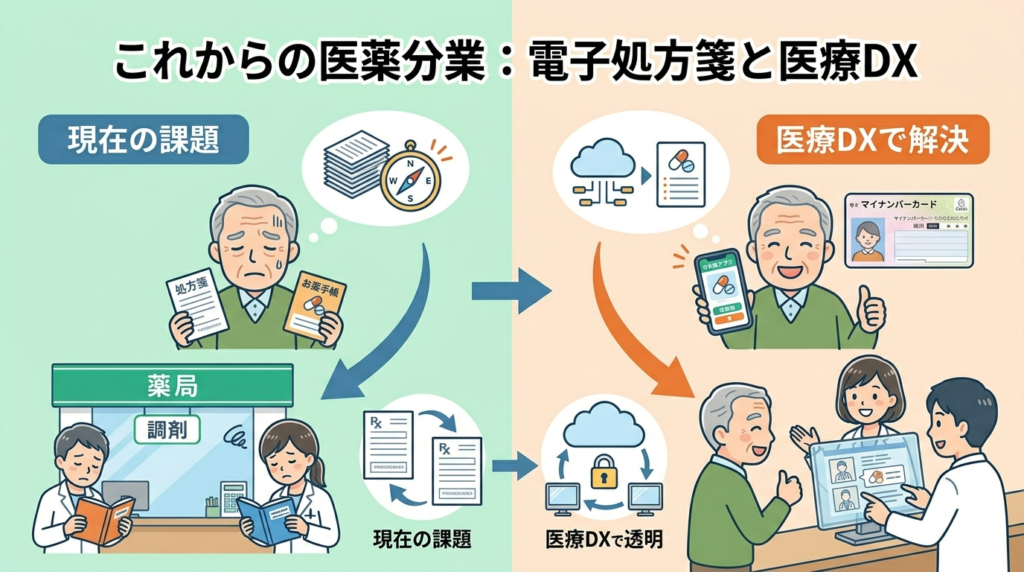
2023年1月から「電子処方箋」の運用が開始されました。処方データがデジタル化され、医師・薬剤師・患者の間で薬の情報をリアルタイムに共有できる仕組みです。
電子処方箋やマイナ保険証の活用が進むことで、本人同意のもと、医療機関や薬局が過去の薬剤情報を参照しやすくなり、重複投薬や飲み合わせの確認がしやすくなります。
現時点では特に電子処方箋は普及が途上段階であり、利用できる医療機関も限定的ではあります。この仕組みが普及すれば「かかりつけ薬局を1つに固定できていない」という現在の問題も改善されると期待されています。
まとめ
医薬分業は、正しく活用すれば「薬の安全性を守る重要な制度」です。一方で、「手間が増えた」「お金がかかる」という患者さんの実感も、決して間違いではありません。
制度をより賢く使うために、1つの薬局をかかりつけにする、お薬手帳を必ず持参・活用する、この2点を意識するだけで、医薬分業のメリットを最大限に受け取ることができます。
薬のことで不明な点があれば、薬局の薬剤師に遠慮なく相談してください。それが私たち薬剤師の本来の役割です。
出典・参考文献
• 日本薬剤師会「2023年度保険調剤の動向(速報値)」2024年5月29日発表
• ナース専科「24年度医薬分業率が過去最高82.1%に」2025年6月
• 厚生労働省「医薬分業の考え方と薬局の独立性確保」2015年3月(規制改革推進会議提出資料)
• 厚生労働省「薬局・薬剤師のあり方、医薬分業のあり方(その2)」2018年11月(医薬品医療機器制度部会資料)
• 川渕孝一「日本の医薬分業は本当に患者のためになっているのか」日本医師会総合政策研究機構ワーキングペーパーNo.27
• 大分県薬剤師会「医薬分業とは?電子処方箋の利点や、薬の相談をする際のポイントを解説」
• 石川県「医薬分業とは?」(厚生労働省定義を引用)


