「風邪をひいたから抗生物質をください」という時折、病院で聞くこの言葉。実はほとんどの「風邪」に抗菌薬は無効です。根拠のある数値と国内外のガイドラインをもとに、薬剤師の視点でわかりやすく解説します。
※薬物治療における最終的な決定は自己判断だけで行わず、医師または薬剤師などの医療従事者と相談しながら進めるようにしてください
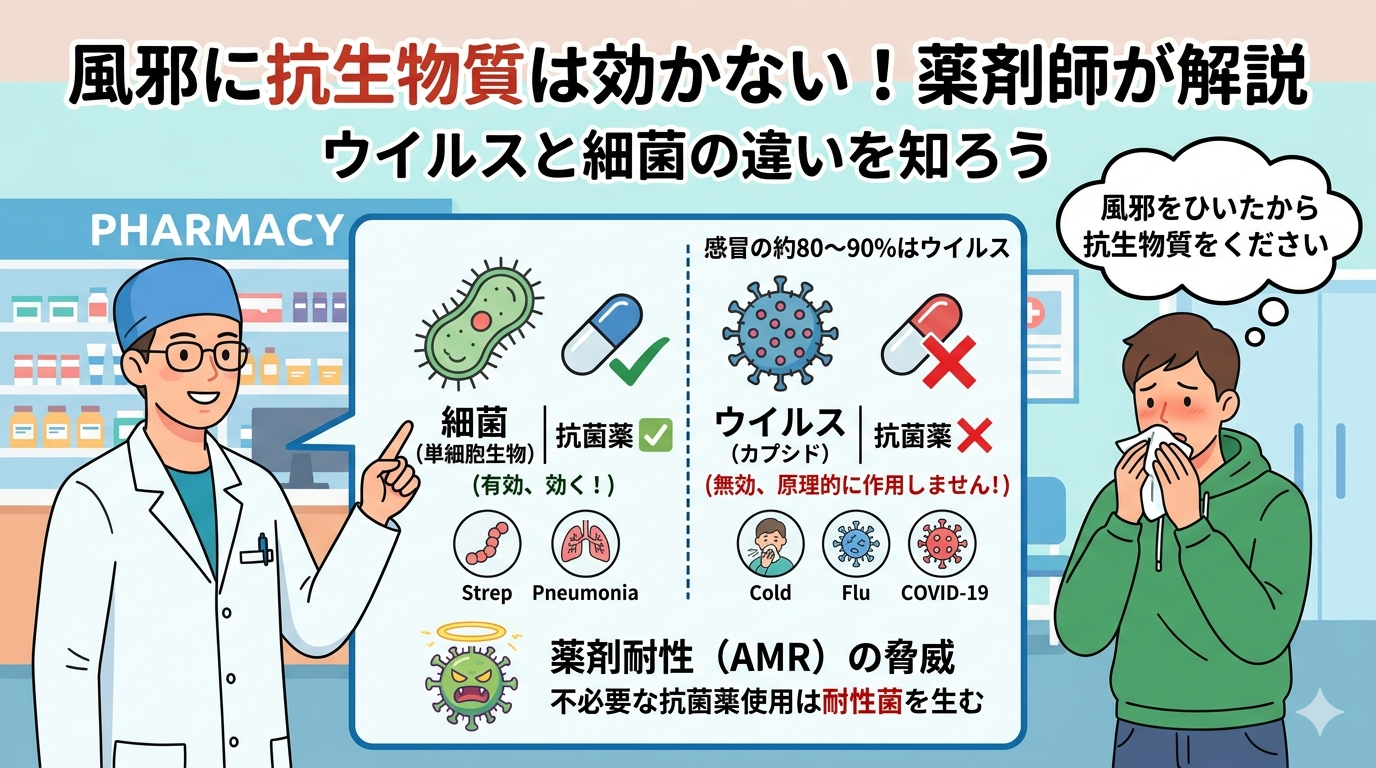
抗菌薬とは何か?ウイルスと細菌の違い
抗生物質とは抗菌薬(antibacterials)の中に分類されるもので、カビや細菌などの微生物が作った物質を利用して作られたものを指します。
抗菌薬とは細菌の増殖を阻害または殺菌することで感染症を治療する薬です。作用機序により、細胞壁合成阻害(ペニシリン系・セフェム系など)、タンパク質合成阻害(マクロライド系・テトラサイクリン系など)、核酸合成阻害(キノロン系など)などに分類されます。別に抗生剤と表現される場合があります。
抗菌薬という表現がより多くの場合に当てはまるため、以後は抗菌薬という表現に統一します。
細菌とウイルスは根本的に異なる
細菌は独自の細胞構造・代謝機能をもつ単細胞生物です。一方、ウイルスはDNAまたはRNAをタンパク質の殻(カプシド)で包んだだけの構造体であり、宿主細胞内でしか複製できません。抗菌薬は細菌の生命活動を標的にするため、細胞構造をもたないウイルスには原理的に作用しません。
| 特徴 | 細菌 | ウイルス |
|---|---|---|
| 大きさの目安 | 1〜10 µm | 20〜300 nm(細菌の約1/100〜1/10) |
| 自己増殖 | 可能(分裂) | 不可(宿主細胞が必要) |
| 細胞構造 | あり | なし(核酸+タンパク質殻) |
| 抗菌薬の有効性 | 有効(種類・感受性次第) | 無効 |
| 代表的疾患例 | 溶連菌咽頭炎、肺炎球菌肺炎、膀胱炎 | 感冒、インフルエンザ、COVID-19 |
感冒への抗菌薬は有効か?
風邪として受診される病態は患者の捉え方により、様々です。急性気道感染症のことを一般的には「風邪」や「感冒」などの言葉で表現されることが多いですが、気道症状以外でも発熱や倦怠感、種々の体調不良を「風邪」と認識する方も少なくありません。
米国内科学会(ACP)では、急性気道感染症にみられる主な症状の出方によってこれらを更に分類しています。「鼻水、鼻づまり」、「喉の痛み」、「咳、たんが」のいずれかが主体か、いずれも同等かで主に4つに分かれています。抗微生物薬適正使用の手引きではいずれの症状も同等に認めるものを感冒としています。
感冒をはじめとする急性気道感染症は原因の約80〜90%はウイルスであり、細菌が主因となるケースは少数です。
成人の感冒に対する抗菌薬投与について複数のRCT(ランダム化比較試験)を解析した結果、症状持続期間・重症度の改善に統計的に有意な差はなく、一方で下痢や悪心などの副作用リスクが有意に増加することが示されています。
薬剤耐性(AMR)とは何か?世界規模の脅威
薬剤耐性(AMR: Antimicrobial Resistance)とは、本来は抗菌薬が効くはずの細菌が、薬の作用に抵抗する性質を獲得した状態です。不必要または不適切な抗菌薬使用はAMRの主要な促進要因とされています。
世界の現状:深刻な死亡統計
2022年にThe Lancetに掲載されたGlobal Research on Antimicrobial Resistance(GRAM)プロジェクトの研究では、2019年にAMRが直接原因で約127万人が死亡し、AMRに関連した死亡は約495万人に上ると推計されました。
2050年までにAMR関連死が年間約1,000万人に達する可能性が試算しており、感染症対策における最重要課題の一つとされています。
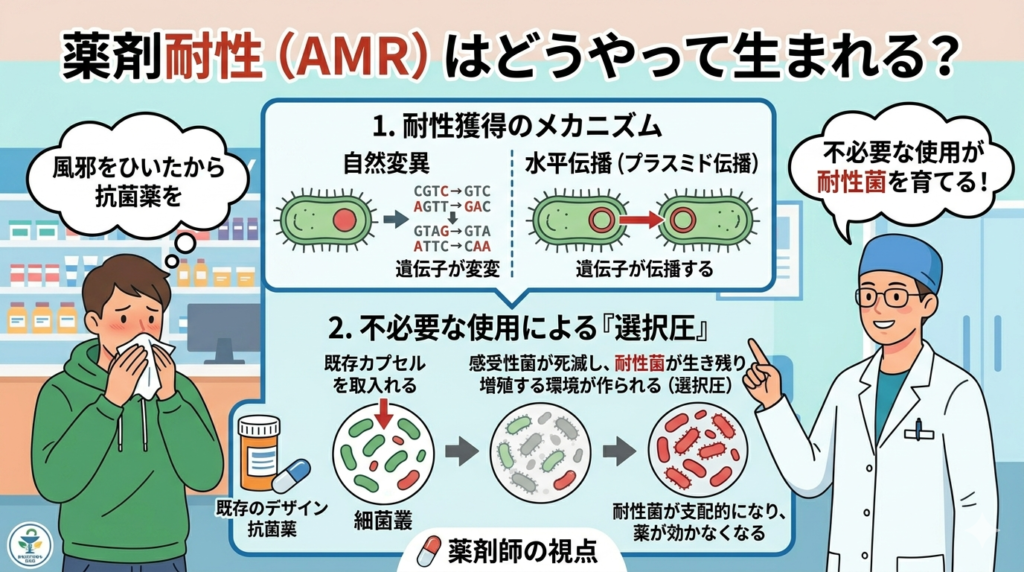
耐性獲得のメカニズム
細菌は主に①自然変異による耐性遺伝子の獲得、②プラスミドなどを介した耐性遺伝子の水平伝播、によって薬剤耐性を獲得します。抗菌薬を必要としない病態に抗菌薬を使用、つまり不必要使用をすると感受性菌が死滅し耐性菌が生存・増殖しやすい環境(選択圧)を作り出します。
日本の現状:AMRアクションプランと処方動向
日本では2016年に「薬剤耐性(AMR)対策アクションプラン(2016〜2020年)」が国家戦略として閣議決定され、2023年には第2次アクションプラン(2023〜2027年)が策定されました(厚生労働省)。具体的な数値目標として、2020年目標では「経口セファロスポリン系、フルオロキノロン系、マクロライド系抗菌薬の使用量を50%削減」が掲げられていました。
OECDデータで見る日本の処方量
OECDの抗菌薬消費データ(Antimicrobial Resistance: OECD data)によると、日本の外来における抗菌薬処方量は近年減少傾向にあるものの、依然として国際比較で高い水準にある抗菌薬クラスが存在します。特に経口セファロスポリン系抗菌薬の使用割合は、欧米諸国と比較して高い傾向が指摘されています。
抗菌薬を適正に使うために患者ができること
抗菌薬を処方や調剤という形で提供する医師や薬剤師などの医療従事者側も抗菌薬の適正使用には関心を持ち、対応を行う必要はありますが、実際に抗菌薬を使用する患者側の意識というのはとても重要だと感じています。
① 抗菌薬を「もらいに行く」意識を断つ
発熱、鼻水、咳などの風邪症状の大半はウイルス性であり、安静、水分補給、対症療法(解熱鎮痛薬など)が基本です。医師が抗菌薬を処方しない場合、それはエビデンスに基づく判断です。「抗菌薬がないと治らない」という認識は誤りです。
「抗菌薬をもらうこと」が前提ではなく、「抗菌薬が必要な病態かを診断してもらうこと」が重要です。医師の正確な診断のため、問診には正確に応えることを意識しましょう。
② 処方された場合は必ず用法用量および期間を守る
抗菌薬治療では「症状が改善したから飲むのをやめる」という行動が耐性菌を生む原因になります。処方された期間を必ず完遂することが重要です。
血中濃度を一定に保つことで治療効果が最大化され、中途半端な濃度で抗菌薬を曝露し続けることが耐性獲得を促します。飲む量を勝手に減らすと耐性菌への変化を助長させる恐れがあります。
但し、副作用が出た場合には話は別です。服用が続けられないと思われる副作用と思わしき症状が出現した場合には早めに医療機関に相談を行うようにしましょう。
③ 他人にもらった抗菌薬・残薬を使い回さない
抗菌薬は感染症を起こしている細菌(起炎菌)の種類や感受性に応じて選択されます。以前処方された抗菌薬が今回の感染症に適切とは限りませんし、量が不足した場合は耐性菌選択のリスクが高まります。
④ 「細菌性感染症かどうか」を医師に確認する
溶連菌咽頭炎(迅速検査で確認可能)、急性細菌性中耳炎、急性細菌性副鼻腔炎、肺炎球菌肺炎など、抗菌薬が有効な感染症は存在します。「抗菌薬がまったく不要」ではなく、「適切な診断に基づいた使用」が重要です。
また、細菌自体は目に見えるものでなく、またその性質というのも判断できません。適切に診断されていたとしても原因となっている細菌が耐性化を獲得している場合などには処方された抗菌薬が効かない場合も想定しておかなければなりません。
特に培養検査をしてもらった場合などには、良くならなかった場合でも基本的には同じ医療機関で診察を受けることをお勧めします。培養検査は即日では十分な結果は得られませんが、数日後には必要な情報が出揃い、より適切な治療に繋げられる可能性が高くなります。
飲むべき時・飲まなくてよい時
抗菌薬の使い時について、一例を紹介します。
| 状況 | 抗菌薬の必要性 | 根拠・補足 |
|---|---|---|
| 普通感冒(鼻水・くしゃみ・軽度の咽頭痛) | ❌ 原則不要 | 大半がウイルスが原因 コクランレビューで有効性なし |
| インフルエンザ | ❌ 不要(抗インフルエンザ薬は別) | ウイルス性 オセルタミビル等の治療薬は抗菌薬とは別の薬 |
| 溶連菌咽頭炎(迅速検査陽性) | ✅ 必要 | A群β溶血性連鎖球菌。ペニシリン系が第一選択 |
| 尿路感染症(膀胱炎等) | ✅ 必要(細菌培養・感受性検査を考慮) | 大腸菌等が原因。ST合剤・セファレキシン等 |
| 肺炎(細菌性が疑われる場合) | ✅ 必要(医師による診断が前提) | CRP・胸部X線・呼吸状態で判断 |
抗菌薬は適切に使えば命を救う重要な薬です。しかし不適切な使用は個人の健康リスクを高めるだけでなく、薬剤耐性菌という形で社会全体に害を及ぼします。つまり、将来の自分や次世代に影響を及ぼしかねないということです。
「もらえるならもらっておこう」ではなく、「本当に必要か医師や薬剤師に確認する」という意識の変化が、未来の感染症医療を守ることにつながります。
さいごに
本記事は、一般的な医療・薬学情報の提供を目的としています。
実際の治療や服薬については、必ず医師または薬剤師にご相談ください。
📚 参考文献・出典
1. Kenealy T, Arroll B. Antibiotics for the common cold. Cochrane Database Syst Rev. 2013;CD000247.
2. Murray CJL et al. Global burden of bacterial AMR in 2019. Lancet. 2022;399:629-655.
3. Ikuta KS et al. GRAM study 2024. Lancet. 2024;400:2221-2248.
4. 厚生労働省「薬剤耐性(AMR)対策アクションプラン(2023-2027)」
5. OECD. Stemming the Superbug Tide. 2018.
6. WHO. Global action plan on antimicrobial resistance. 2015.
7. Eccles R. Understanding the symptoms of the common cold. Lancet Infect Dis. 2005;5:718-725.