「病院に行くたびに薬が増える」「朝の薬の数が多くて飲み忘れてしまう」というような経験はありませんか?
複数の薬を同時に服用することで、かえって体に悪影響が出る状態を 「ポリファーマシー」 と呼びます。高齢化が進む日本では、今や多くの方に関係するテーマです。
この記事では、薬剤師の視点から数字と根拠に基づいてわかりやすく解説します。
※本記事は一般的な情報提供を目的としており、特定の医療アドバイスではありません。薬の変更・中止は必ず担当医・薬剤師にご相談ください。
ポリファーマシーの定義
ポリファーマシー(polypharmacy)は、もともと「多剤服用」を意味する言葉です。しかし日本では単に薬の数が多いことを指すのではなく、「必要性が乏しい薬剤が含まれていたり、有害事象が生じている状態」として定義されています。
厚生労働省が2018年に発行した「高齢者の医薬品適正使用の指針(総論編)」では「多剤服用の中でも、害をなすもの」と定義しています。
目安としてよく挙げられるのは 「6種類以上の服用」 です。同指針では6剤以上の服用で有害事象のリスクが上昇するとされています。ただし「6剤以上だから必ず問題」ということではなく、薬の種類や状態によって判断が変わります。
日本ではどのくらいの人が該当する?
高齢化が進む日本では、ポリファーマシーは決して珍しいことではありません。75歳以上の外来患者 のうち、およそ5人にひとりが7種類以上を処方されていると厚生労働省の「社会医療診療行為別統計」 では示されています。
あなたやご家族は今、何種類の薬を飲んでいますか?
なぜ薬が増えてしまうのか
服用薬が増えてしまう原因は一つではありません。日本の医療構造の仕組みも深く関与している可能性があります。
① 診療科の縦割り問題
内科・整形外科・循環器科など、複数の科をそれぞれ受診すると、各医師が独立して処方するため薬が重複しやすくなります。Aの病院でもらった薬とBの病院でもらった薬が、実は同じ成分だったということが起こりえます。
② カスケード処方(Prescribing Cascade)
薬の副作用を別の病気と誤認し、さらに薬が追加されるサイクルです。
ここでは一例を紹介します。継続的にNSAIDs(消炎鎮痛薬)を服用 → 血圧が上昇 → 「高血圧」と診断されてカルシウム拮抗薬(降圧薬)が追加される→浮腫が出現→ループ利尿薬が処方…というように薬がどんどんと追加されていきます。
実は血圧はNSAIDsの副作用によるものの可能性があります、浮腫はカルシウム拮抗薬の副作用の可能性があります。
NSAIDsは痛みを抑えるための対症療法として使用されることが多い薬剤であるため、痛みの原因が除去できれば漫然投与しなくてもいい可能性がある薬です。しかし、NSAIDsを理由もなく続けることにより、そのNSAIDsが起点となり、本来であれば不要な薬が追加されてしまう可能性があるのです。
③ 患者側の要因
複数の医療機関への受診や、かかりつけ薬局が統一されていないことも原因の一つです。「もらった薬は飲まないともったいない」という意識が、不要な薬の継続につながるケースもあります。
ポリファーマシーが引き起こす主なリスク
飲む薬が増えるということは医薬品費の増加という個人や保険財政という目に見える部分での問題が一つあります。
以下に示すような目に見えにくい問題が顕在化することが自身にとっての重大な不利益として返ってくる可能性があることを知っておいてもらいたいと思います。
① 有害事象・副作用の増加
6剤以上の服用で有害事象発生率が5剤以下に比べて有意に高くなるという研究報告があります。
② 転倒・骨折リスクの上昇
睡眠薬・抗不安薬・降圧薬などは効果が強く出過ぎると、ふらつきや眠気を引き起こし、転倒リスクを高めます。高齢者の転倒は骨折→入院→体力低下という深刻な連鎖につながることがあります。
③ 認知機能への影響
抗コリン作用を持つ薬剤(一部の抗ヒスタミン薬、過活動膀胱治療薬など)の長期服用が認知症リスクと関連するという報告があります。
④ 服薬アドヒアランスの低下
薬の種類が増えるほど、飲み忘れや誤った服用が起きやすくなります。正しく飲めなければ、治療効果も得られません。
薬剤師・医師に相談すべきタイミング
こんな場合には相談することを検討してもいいでしょう。
- 服用薬が6種類以上になった
- 複数の医療機関を受診している
- 転倒が増えた、ふらつきを感じる
- 眠気・口渇・便秘などの新しい症状が出た
- 薬の管理が難しくなってきた
- 市販薬やサプリメントを追加で使っている
「減薬(deprescribing)」という考え方
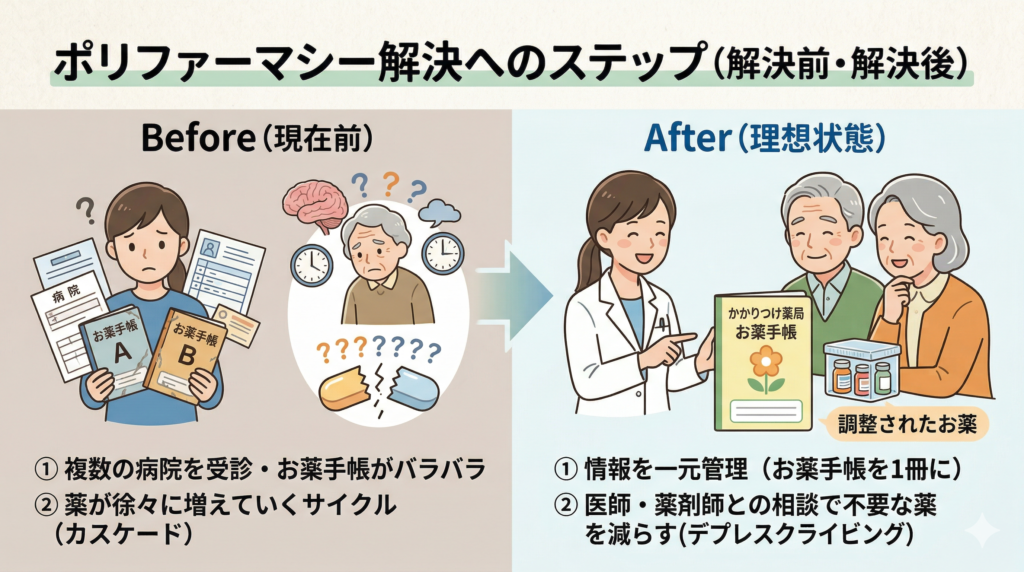
Deprescribing(デプレスクライビング)とは、不要・有害・有効性が不明な薬を段階的に減量・中止するプロセスのことです。「薬を勝手にやめる」ことではなく、医師・薬剤師と相談しながら行うものです。
日本では2016年度の診療報酬改定で「重複投薬・相互作用等防止加算」が新設され、薬剤師がポリファーマシー解消に介入することが公式に評価されるようになっています。
患者・家族ができる4つの行動
① お薬手帳を1冊に統一
すべての医療機関・薬局で必ず提示することで薬の情報を一元化できます。最近では電子お薬手帳やマイナ保険証などの普及も進んできているため、活用を検討できるといいでしょう。
② かかりつけ薬剤師を指定
2016年度改定で制度化され、薬の一元管理をお願いできるようになっています。信頼できる薬剤師が思い当たれば、その薬剤師にかかりつけ薬剤師になってもらえるか確認してみてはいかがでしょう。
③ 市販薬・サプリも申告
処方薬との相互作用が生じる場合があるので、手帳などに正確な商品名を記録しておくことを推奨します。
④ 定期的に医師へ確認
体調が安定している場合でも、漫然と続けることが必ずしも正しい選択とは限りません。「やめられそうな薬はありますか?」と遠慮なく聞いてみてください。
まとめ
📝 この記事のポイント
- ポリファーマシーは「薬が多い」だけでなく「不適切な多剤服用」を指す
- 6剤以上で有害事象リスクが上昇するとのエビデンスがある
- 転倒・認知機能低下・副作用増加などの具体的リスクがある
- お薬手帳の統一・かかりつけ薬剤師の活用が有効な対策
- 薬の減量は自己判断でなく、医師・薬剤師との相談のもとで行う
「薬が多いな」と感じたら、それはかかりつけ薬剤師に相談するよいタイミングです。薬剤師は処方箋がなくても相談できる医療の専門家です。ぜひ気軽に声をかけてみてください。
さいごに
本記事は、一般的な医療・薬学情報の提供を目的としています。
実際の治療や服薬については、必ず医師または薬剤師にご相談ください。
出典・参考文献
- 厚生労働省|高齢者の医薬品適正使用の指針(総論編)|2018年5月https://www.mhlw.go.jp/stf/shingi2/0000176702.html
- 厚生労働省|高齢者の医薬品適正使用の指針(各論編・高齢者施設版)|2019年6月https://www.mhlw.go.jp/stf/shingi2/0000232912.html
- 日本老年医学会|高齢者の安全な薬物療法ガイドライン2015|2015年https://www.jpn-geriat-soc.or.jp/info/topics/pdf/20170808_01.pdf
- 厚生労働省|平成28年度診療報酬改定の概要|2016年https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000106421.html
- Gnjidic D, et al.|Polypharmacy cutoff and outcomes
J Clin Epidemiol. 2012;65(9):989-995.
https://pubmed.ncbi.nlm.nih.gov/22742913/ - Coupland CAC, et al.|Anticholinergic Drug Exposure and the Risk of Dementia
JAMA Intern Med. 2019;179(8):1084-1093.
https://pubmed.ncbi.nlm.nih.gov/31084794/ - Rochon PA, Gurwitz JH.|Optimising drug treatment for elderly people: the prescribing cascade
BMJ. 1997;315(7115):1096-1099.
https://pubmed.ncbi.nlm.nih.gov/9366745/ - Scott IA, et al.|Reducing Inappropriate Polypharmacy
JAMA Intern Med. 2015;175(5):827-837.
https://pubmed.ncbi.nlm.nih.gov/25798919/
※ PubMedのURLは米国国立医学図書館の文献ページです。論文全文の閲覧には出版社サイトへの登録・購読が必要な場合があります。